【漢氏聯合細胞科技專欄】干細胞改善卵巢功能臨床數據集錦
供稿機構:漢氏聯合高等研究院 南開大學博士后工作站
作者:楊思俊博士
干細胞技術在再生醫學領域中占據重要地位,正在迅速發展中。最近,許多研究實驗已經將干細胞科技應用于治療生殖系統疾病。本文總結一些臨床實驗的數據結果,為開發干細胞療法以增強卵巢功能提供科學依據,僅供參考。
卵巢早衰(POF)引發的原因很多,比如,遺傳因素、免疫因素、化學藥物的副作用或外科手術損傷等。可以根據卵泡數量減少,月經周期異常和相關激素分泌水平來診斷。當下,卵巢早衰經典的治療方法是激素療法。然而,激素替代療法的副作用(例如,高癌癥風險)可能對許多女性造成新的風險。因此,許多科學家已經嘗試使用基于干細胞的策略來開發替代療法,并且取得了很好的效果。

卵巢早衰小鼠模型建立和干細胞干預治療
由于臨床前動物實驗文獻量巨大,下面僅以一篇文獻為例:
作者團隊通過注射zona pellucida 3 peptide (pZP3)誘導小鼠卵巢早衰模型,尾靜脈注射胎盤來源的間充質干細胞(hPMSCs),hPMSC移植可顯著提高POF小鼠的血清促性腺激素和低雌激素水平,促進卵泡發育,抑制過度的卵泡閉鎖和顆粒細胞凋亡,并提高卵巢儲備能力。該機制可通過增加 AMH和FSHR在卵巢中的表達來實現。
卵巢早衰相關臨床實驗數據
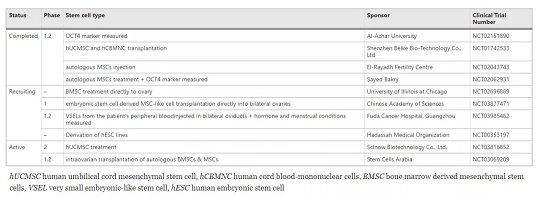
以下數據來源FDA臨床研究注冊中心,部分相關的干細胞治療卵巢早衰的實驗,已經完成。
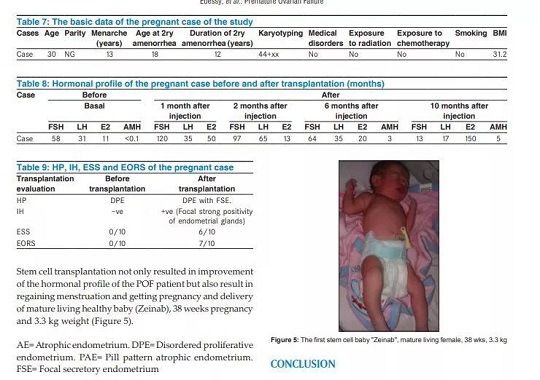
臨床實驗一:世界上第一個干細胞治療卵巢早衰誕生的寶寶

該項目中出生的寶寶“Zeinab”是世界上第一個通過干細胞治療卵巢早衰后誕生的寶寶,38周,3.3公斤重。
在這個項目中,共有10名POF患者在愛資哈爾大學醫院接受間充質干細胞(MSC)移植。來自髂嵴骨髓的MSC制劑通過腹腔鏡注射到卵巢中。結果顯示,移植后2例(20%)3個月后恢復月經,其中1例(10%)11個月后懷孕并健康分娩足月嬰兒。移植后10個月,一名患者的卵巢儲備評分(EORS)在治療前為0,治療后發現為7。另一例患者的經期EORS治療前為0,治療后為5。2例經期子宮內膜萎縮后出現局灶性分泌改變。

相關其他文獻:Gupta S, Lodha P, Karthick MS, Tandulwadkar SR. Role of autologous bone marrow-derived stem cell therapy for follicular recruitment in premature ovarian insufficiency: review of literature and a case report of world’s first baby with ovarian autologous stem cell therapy in a perimenopausal woman of age 45 year. J Human Reprod Sci 2018; 11:125–130.
臨床實驗二:18名POF患者排卵

30名POF患者用G-CSF刺激后,從脊椎吸出60ml骨髓, 并在GMP條件下分離間充質干細胞(MSC)。將分離的MSC注入一側卵巢。
在注射4周后,有26例患者(86.7%)表現出 FSH水平下降以及雌激素和AMH水平升高,并且這種變化在整個48周的隨訪期間一直保持。18名患者(60%)排卵,卵子大小在12-20毫米之間。有一名患者自發妊娠,而三名患者接受了IVF周期治療。這項研究表明自體MSC可以改善POF患者的病情。
臨床實驗三:81.3%的婦女卵巢功能得到改善

自體干細胞卵巢移植(ASCOT)2周后竇狀卵泡計數有明顯改善,提高反應較差患者的生殖潛能。以竇狀卵泡計數增加三個或更多卵泡和/或連續兩次增加抗卵巢激素水平為成功標準,81.3%的婦女卵巢功能得到改善。
這些積極作用與成纖維細胞生長因子-2和凝血酶原蛋白的存在有關。在控制性促排卵過程中,自體干細胞卵巢移植增加了可刺激的有腔卵泡數和卵母細胞數,但胚胎整倍體率較低。共有5例受孕:2例在胚胎移植后,3例通過自然受孕。

同一項目的另一篇文章:
BMDSC(骨髓來源的干細胞)輸注后,化學誘導的卵巢早衰的小鼠模型實現了生育恢復和自然懷孕。此外,BMDSC治療導致排卵前卵泡,中期II 卵母細胞,細胞胚胎和健康幼仔數量增加。干細胞促進卵巢血管化和細胞增殖,并減少細胞凋亡。
臨床實驗四:10名患者已懷孕

該項目是南京鼓樓與戴建武合作開展的臨床實驗。26 例因復發性IUA引起的不育癥患者參加了這項前瞻性,非對照,I期臨床試驗,并進行了為期 30 個月的隨訪。
在此過程中,按照粘連分離程序,將 1×10^7 臍帶來源的間充質干細胞(UC-MSC)加載到膠原蛋白支架上,然后移植到子宮腔中。結果,未發現與治療有關的嚴重不良事件。
術后三個月,患者平均最大子宮內膜厚度增加,宮腔粘連評分較治療前降低。組織學研究顯示 ERα(雌激素受體 α),波形蛋白,Ki67和vWF(von Willebrand因子)表達水平上調,而ΔNP63表達水平下調,表明治療后子宮內膜增生,分化和新血管形成得到改善。DNA短串聯重復序列(STR)分析顯示,再生的子宮內膜僅包含患者 DNA。截至 30 個月的隨訪期結束時,這26名患者中有10名已懷孕。
臨床實驗五:70%的患者獲得卵母細胞


10名患者的初步結果顯示,與基礎水平相比,雙臂的卵泡發育;這些卵泡生長波是在治療90-140 天后檢測到的。在G-CSF組,50%的入選患者(2/4)AFC增加,而在ASCOT(干細胞移植)組,66.6%的女性(4/6)檢測到這種改善。FSH水平無統計學意義的下降,但G-CSF組2例(50%)和 ASCOT組1 例(16%)下降2倍,隨訪結束時分別為(82.7 ± 8.1)~(24.1 ± 17.4) 和 (34.9~18.1)。G-CSF動員后,2/4 婦女啟動COS,共4個穿刺卵泡,2個MII,1個胚胎玻璃化冷凍。進行了胚胎移植,但沒有懷孕;這名患者目前在隨訪期后有規律的月經。
在 ASCOT(干細胞移植)組,6 例患者中有4例啟動了COS周期。在啟動的COS中,70%的患者獲得了卵母細胞,其中3個MII和1個GV被取回。一個3天的胚胎被玻璃化冷凍并移植,繼續懷孕(20周)。這些婦女在治療前不能接受COS/卵母細胞采集,因為沒有腔卵泡。在更年期癥狀中,50%的女性潮熱和陰道干燥得到改善,40%的女性月經恢復。
通過以上這些實驗,我們可以明確得知:采用干細胞移植的方式,可以修復卵巢,用于治療卵巢早衰安全有效。同時也可改善更年期癥狀,逆轉女性衰老。干細胞技術將為卵巢早衰患者帶來生育希望,為提高生育力貢獻重要力量。


