漢氏聯合-揭秘造血干細胞移植技術的前世今生
從造血干細胞移植技術的出現至今已有60年,這60年中,為了造血干細胞移植技術的提升,一批又一批的科研人員不知疲倦的奮戰在前線,最終使得移植技術實現了質的飛躍。
下面,我帶大家來了解一下造血干細胞移植技術的發展史。
造血干細胞移植技術的發展歷程分為四個階段:(1)骨髓造血干細胞;(2)外周血造血干細胞;(3)臍帶血造血干細胞;(4)胎盤造血干細胞
就像iphone不斷更新一樣,造血干細胞移植技術也是在不斷迭代之中。
一、骨髓造血干細胞
1958年,南斯拉夫一座核研究所發生核泄漏事故,5名工作人員受到大劑量輻射損傷,骨髓造血系統被破壞。法國腫瘤學家喬治·馬瑟(GeorgesMathé)對這5名工作人員進行有史以來第一次異體骨髓造血干細胞移植。
然而,不幸的是,由于當時缺乏組織移植配型的科學知識,所有這些移植都失敗了。
雖然經歷了挫敗,喬治·馬瑟并沒有放棄骨髓造血干細胞移植的嘗試。幾經嘗試,1963年,喬治·馬瑟宣布通過骨髓造血干細胞移植治愈了一位白血病患者。
由此,他宣布骨髓造血干細胞不僅能治愈核輻射損傷,還能對抗癌癥。
然而,骨髓造血干細胞通常從髂骨骨髓的穿刺獲取,是一種有創性操作。
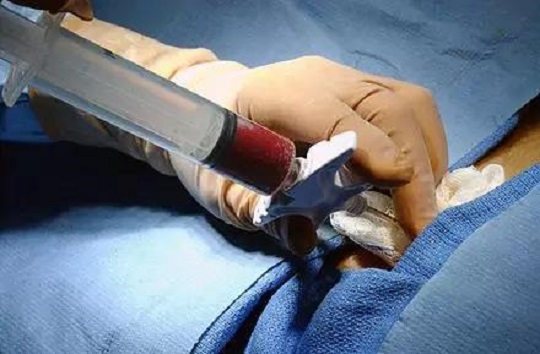
從骨髓中采集造血干細胞
二、外周血造血干細胞
后來,科學家發現外周血中也含有造血干細胞,通過單個核細胞采集儀可以進行采集。
1993年世界著名雜志《Blood》首次報道外周血造血干細胞移植成功的案例。該案例是一位患者在骨髓移植失敗的緊急情況下,應用同種異基因外周血干細胞移植成功。(資料來源:Allogeneic granulocyte colony-stimulating factor-mobilized peripheral blood progenitor cells for treatment of engraftment failure after bone marrow transplantation.Blood.199381:1404-1407).
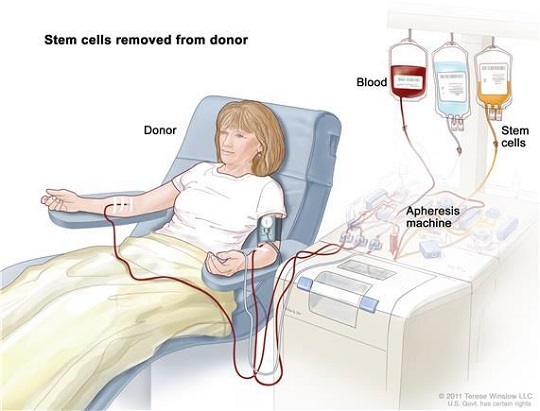
從外周血中采集造血干細胞
與骨髓移植相比,外周血造血干細胞移植具有以下的優點:①不需麻醉,可免受采骨髓所引起的痛苦;②造血細胞集落刺激因子動員后,可采集到足夠的造血干細胞群;③腫瘤細胞污染機會少,可能減少移植后復發;④重建造血功能快,從而降低了感染、出血等并發癥的發病率。
基于外周血造血干細胞的優勢,有取代骨髓造血干細胞移植的趨勢。
三、臍帶血造血干細胞
1988年,第一位接受臍血移植的病人是一位范可尼貧血患者,接受了HLA完全匹配的同卵雙胞胎兄弟的臍帶血造血干細胞移植。(資料來源:Hematopoietic reconstitution in a patient withFanconi’s anemia by means of umbilical-cord blood from an HLA-identical sibling.N Engl J Med.1989;321(17):1174-1178.)
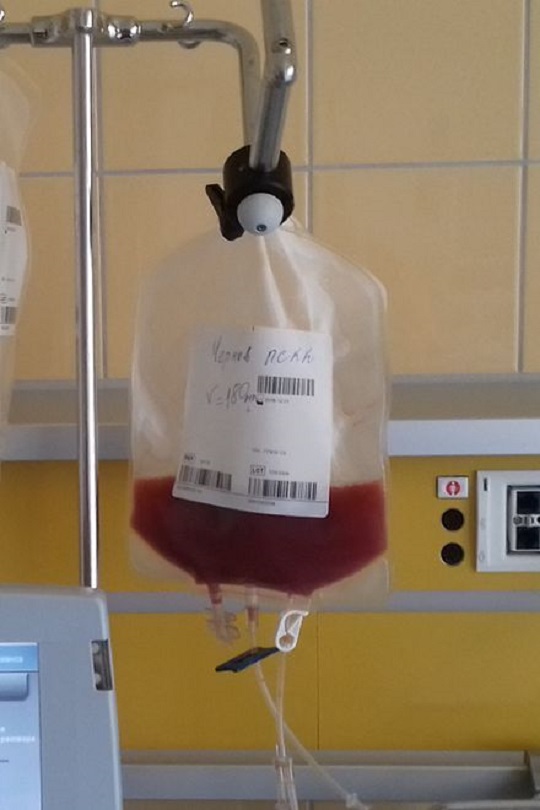
臍帶血
然而,臍帶血的量(80-120ml)有限,其中所含造血干細胞的數量往往只能供體重20-30公斤兒童患者應用。對于某些病情較重的兒童,或者成人白血病患者,通常需要2-3份臍帶血混合在一起,造血干細胞的數量才能足夠救治患者。
四、胎盤造血干細胞
科學研究發現,在胎兒發育過程中,胎盤是胎兒的造血基地之一。由于胎盤體積大,血管豐富,從中提取造血干細胞的數量遠比臍帶血豐富。
值得自豪的是,《人民日報》報道,2013年我國科學家陳虎教授世界首次應用胎盤造血干細胞移植,成功救治一位再生障礙性貧血患者(漢氏聯合提供胎盤造血干細胞制備技術支持)。

《人民日報》報道世界首例胎盤造血干細胞移植
科技進步常常走在我們的認知之前。比如,自動駕駛汽車已經發展了20多年,雖然按照概率統計來看,自動駕駛的安全性遠高于人工駕駛,但很多人對自動駕駛仍然認知有限,對這一新技術心存疑慮。
與此類似,雖然胎盤造血干細胞技術已經趨于成熟,但很多人仍然只聽說過臍帶血造血干細胞,對胎盤造血干細胞一無所知。
但我們有理由堅信,隨著時間的推移和人們認知度的提升,胎盤造血干細胞必將會被更多人認識和接受。
下一條:漢氏聯合詳解干細胞的九大誤區


